Лопатки человека, являющиеся частью верхнего плечевого пояса, необходимы для сочленения с ключицей и плечевой костью, а также для прикрепления некоторых грудных мышц.
Крыловидная лопатка (болезнь Шпренгеля) диагностируется довольно редко. В медицинской литературе описано случаев 90, не больше. Суть патологии заключается в том, что от грудной стенки оттопыривается вертебральный край лопатки.
В большинстве случаев эта патология не врожденная, а приобретенная деформация. Она считается либо посттравматическим следствием, либо возникает из-за полиомиелита, прогрессивной мышечной дистрофии. Редко эта деформация встречается с рождения.
Причины появления
Факторы, провоцирующие развитие данного редко встречающегося синдрома, можно разделить на две группы: врожденные и приобретенные.
К первому виду приводят анатомические дефекты, нарушение развития плода еще в утробе матери.
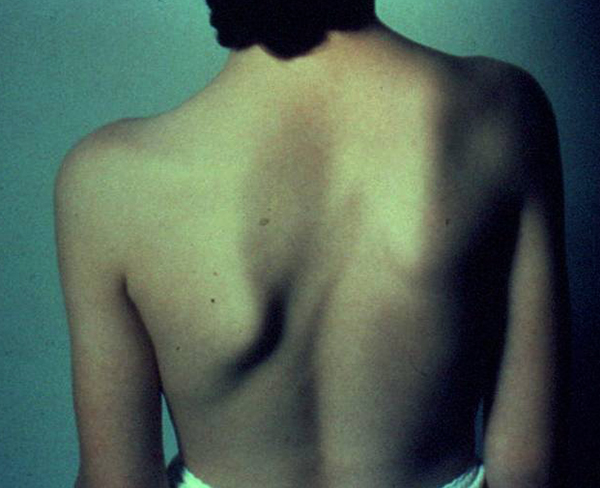
Крыловидная лопатка, приобретенная в течение жизни, может развиться при нарушении нормального функционирования мышц или в случае поражения длинного нерва грудной клетки (С5-С7).
Такое бывает при получении травм, растяжений, разрывах связок, воспалениях, мышечной дистрофии, полиомиелите.
Самая частая причина – это посттравматические последствия. Травма может случиться в быту или при занятиях профессиональным спортом. Длительное ношение тяжелых вещей на плечах заканчивается миозитом или воспалением C5-C7, а резкий подъем тяжестей может спровоцировать разрыв.
Диагностика
Какие еще мероприятия могут понадобиться при подозрениях на крыловидную лопатку:
- Сбор анамнеза и осмотр.
- МРТ шеи, спинного мозга и плечевого пояса (если есть подозрения на невралгию).
- ОАК, определение антинуклеарных тел.
- Электромиография.
- Электронейромиография.
- Рентген, чтобы исключить проблемы с костями.
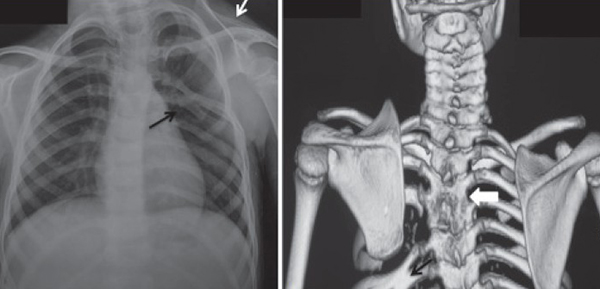
Что делать и как их убрать
Первый способ борьбы с крыловидной лопаткой предложил Эйзельсберг еще в конце XIX века. Две лопатки просто сшивали друг с другом, и это немного улучшало функцию верхней конечности. Метод Эйзельсберга не получил популярности среди других медиков.
Далее хирурги начали применять мышечную пластику. Большинство из них проводили операцию Замтера (Samter), которую он впервые проделал в самом начале XX в. При отведении руки от кости плеча берут сухожилия большой мышцы груды и пересаживают к лопатке. Медик Lanza производил похожую пересадку, но материал брал из широкой мышцы спины.
Многие исследователи отмечают, что мышечная пластика не всегда приводит к нужному результату. Вот почему много хирургов предпочитают мышечной пластике фиксацию лопатки к грудной клетке при помощи соединительнотканного материала — фасции. Такой метод называют стабилизирующий.
Разные специалисты в разное время фиксировали лопатки шелком, проволокой, фасцией. Наибольшее распространение обрели костнопластические методы фиксации: Матье, Гохта, Куслика, Магнена и Рохера.
Самим эффективным среди всех описанных способов считается тот, что предложил советский ортопед Куслик – костно-пластическая операция, заключающаяся в фиксации лопатки к расщепленным VI-VIII ребрам. Позднее в методику операции по Куслику были добавлены некоторые изменения.
При воспалении и болях назначают обезболивающие препараты, а также НПВС.
Отличный результат дают физиопроцедуры:
- Электрофорез с лекарственными препаратами.
- Массаж.
- Рефлексотерапия.
- Озонотерапия.
- Магнитотерапия.
- Ударно-волновая терапия.
- Криопелоидотерапия.
- Термотерапия.
Занятия ЛФК и аквааэробикой, плаванием призваны усилить кровообращение в мышцах, удерживающих лопатку, увеличить их силу.
Особенности у детей
Чаще всего встречающаяся причина развития синдрома Шпренгеля у подрастающего поколения , это сколиоз, поскольку он приводит к ослаблению грудных мышц, функция которых – удерживать лопатки.
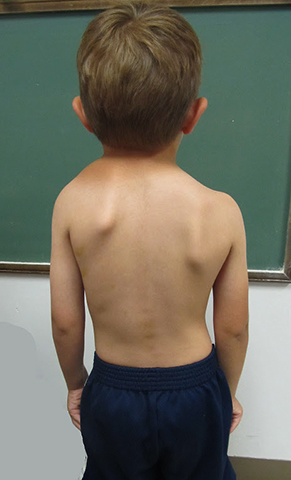
Нарушение осанки вызывает деформацию всего плечевого пояса, и мышцы получают меньше кислорода и полезных веществ. Сюда же может присоединиться миозит. И тогда развитие болезни Шпренгеля становится очень вероятным.
Дать правильный диагноз нужно как можно раньше, чтобы верно выбрать способ лечения. Родители, внимательные к здоровью своих детей, заметят выпирающую лопатку сразу же.
А визуальный осмотр школьников во время периодической диспансеризации, направление их на обследование и дальнейший контроль – это обязанности врача, прикрепленного к школе.
Чем менее выражен сколиоз, тем более благоприятный прогноз. Что касается детей, великолепный положительный эффект замечен при курсах массажа, плавании и лечебной физкультуры. Ребенок должен бегать, прыгать, заниматься спортом, следует ограничить его нахождение перед телевизором или компьютером.
Врожденная патология выявляется в роддоме или в первые месяцы пребывания малыша дома.
Лечение детей младшего возраста консервативное: создается правильная осанка, проводится длинный курс массаж, ребенку прописываются умеренные занятия ЛФК. Если ничего из перечисленного не помогает, то назначается операция: либо мышечная пластика, либо фиксация лопатки к ребрам.
Особенности у взрослых
У более старшего населения крыловидные лопатки часто являются следствием спортивной или бытовой травмы. Консервативное лечение менее эффективно, нежели у детей, поэтому часто прибегают к хирургии.
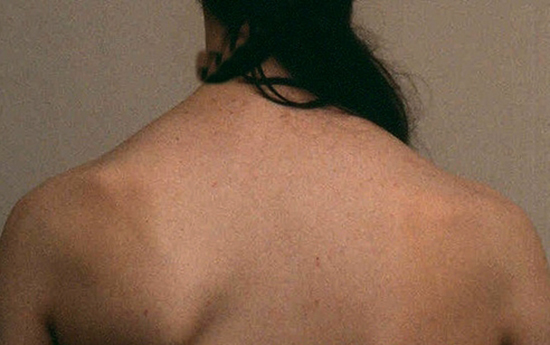
Примерно у пятой части больных, прошедших через операцию, развиваются осложнения. Это может быть тромбоз сосудов, инфекция, ателектаз легких, повреждение сухожилий, мышц или нервно-сосудистых пучков.
Постоперационная реабилитация проходит в профильных санаториях, обеспечивающих комплексный и персональный подход к каждому больному.
Синдром крыловидной лопатки сложно поддается лечению. Чтобы полностью забыть об этой патологии, понадобится терпение и полное следование рекомендациям лечащего врача. Хирург должен своевременно и верно выбрать комплекс мер для взрослого или ребенка, чтобы не допустить осложнений.
