Существует ряд заболеваний опорно-двигательного аппарата, обладающих неспецифическими признаками и симптомами. В силу этого диагностика их крайне осложнена, что подчас приводит к тяжелым последствиям. Наиболее распространен среди таких болезней серонегативный спондилоартрит. Подробнее об этом опасном недуге можно узнать ниже.
Что это
Серонегативный спондилоартрит – это не одно, а целый комплекс недугов опорно-двигательного аппарата. Поражает он суставы и позвоночник, затем переходя на иные жизненно важные системы и органы. Диагностика данного заболевания крайне затруднительна, как и лечение. Основа лечения – медикаментозная терапия. При позднем обнаружении заболевания могут возникнуть тяжелейшие осложнения, вплоть до инвалидизации.
Причины
Точные причины появления серонегативного спондилоартрита науке пока неизвестны. Однако чаще всего болезнь развивается под воздействием следующих факторов:
- Смещение оси тела.
- Сбой в гормональной системе.
- Частые мелкие травмы суставов.
- Травмы позвоночника.
- Эпифизиарная дисплазия.
- Остеохондроз.
- Ревматоидный артрит.
- Острые кишечные и мочеполовые инфекции.
- Генетическая предрасположенность.
Кроме того, дать «старт» описываемому недугу может заражение патогенными микроорганизмами: хламидиями, шигеллами, клебсиелами.
Чем это опасно
Несвоевременное обнаружение заболевания может привести к тяжелым осложнениям, таким как:
- Почечная недостаточность.
- Тяжелые поражения эпидермиса.
- Слепота.
- Развитие порока сердца.
- Нарушение кровообращения.
- Мышечная и суставная дистрофия.
Симптомы
Симптоматическая картина серонегативного спондилоартрита включает в себя:
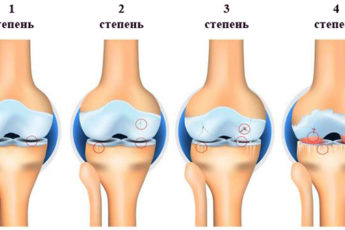
- Сильные боли в суставах.
- Утреннюю скованность и тугоподвижность.
- Искривление верхнего отдела позвоночника.
- Хруст при физической нагрузке.
Перечисленные выше признаки включены в так называемый суставный синдром. Однако развитие указанного заболевания всегда сопровождается и иными симптомами:
- Воспаление кишечника.
- Псориатические бляшки.
- Протеинурия.
- Нефропатия.
- Поражение глаз.
Диагностика
Серонегативный спондилоартрит крайне трудно диагностировать даже профессионалу. Его очень часто путают со схожими по симптомам заболеваниями. Как правило, чтобы подтвердить такой диагноз, больной должен посетить нескольких врачей: ревматолога, кардиолога, гастроэнтеролога, уролога, дерматолога и окулиста. Каждый из них должен провести подробное обследование пациента.
В обязательном порядке производится лабораторное исследование крови. При серонегативном спондилоартрите в крови всегда наблюдается повышенное содержание С-реактивного белка. А вот антинуклеарный и ревматоидный фактор никак не проявляются.
Также обязательно назначаются такие меры диагностики, как:
- Рентгенография.
- Артроскопия.
- Пункция сустава.
- Исследование синовиальной жидкости.
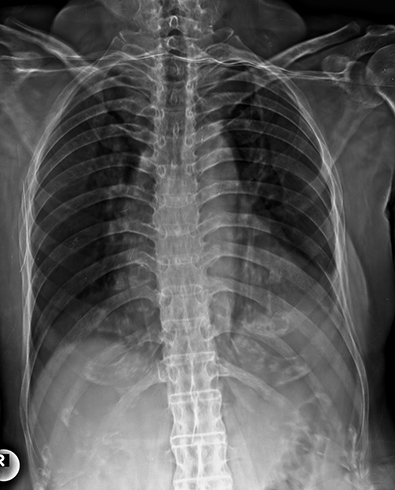
Обязательным является обследование сердечно-сосудистой системы и желудочно-кишечного тракта. Только получение результатов каждого вида диагностики позволит врачу определиться с оптимальным вариантом лечения.
Методы лечения
Главная роль в лечении серонегативного спондилоартрита отводится медикаментозной терапии. Особенно важен своевременный прием нестероидных противовоспалительных препаратов: Нимесулид, Ибупрофен, Индометацин, Диклофенак или Фенилбутазон. Эти средства не только эффективно устраняют воспаление суставов, но и оказывают умеренное обезболивающее воздействие.
Одновременно для предотвращения разрушения синовиальных сумок и хрящевых соединений врач назначает прием хондропротекторов: Алфлутоп, Румалон, Артрон, Терафлекс Адванс или Структум.
Есть средства, которые являются одновременно и нестероидными противовоспалительными препаратами, и хондропротекторами: к примеру, Мовекс Актив.
Также неотъемлемой частью медикаментозной терапии является прием лекарств, угнетающих аутоиммунные реакции организма: Инфликсимаб, Сульфасалазин, Метотрексат.
При недостаточной эффективности перечисленных средств врач может порекомендовать внутрисуставное введение Преднизолона или Кортизола.
Когда острая фаза заболевания остается позади, врач назначает массаж и физиотерапевтические процедуры:
- Лечение при помощи ультрафиолетовой лампы.
- УВЧ.
- Парафинотерапию.
- Воздействие ультразвуком.
Для того чтобы усилить действие лекарств, необходимо посещение сеансов электрофореза.
Если у больного ко всему прочему имеется лишний вес, нужно как можно быстрее его скорректировать. Для этого необходимо отказаться от острой и копченой пищи, мучного и сладкого. Также нужно исключить употребление табака и алкоголя.
Допустимо посещение сеансов лечебной физкультуры, но только не в период обострения.
Профилактика
Необходимо помнить, что такого тяжелого заболевания можно избежать. Для этого необходимо соблюдать простые рекомендации:
- Сбалансировать свое питание.
- Не запускать простудные заболевания.
- Выполнять хотя бы минимум физических упражнений.
- Отказать от вредных привычек.
- Избегать переутомления и стрессовых ситуаций.
Перечисленные выше меры помогут избежать и рецидива болезни.